Здоровье
Внимание!
В Управлении Роспотребнадзора по Томской области в период с 30 апреля по 13 мая 2024 года работает «горячая линия» по вопросам профилактики клещевого энцефалита.
В режиме рабочего времени Управлении можно получить консультации специалистов и задать интересующие вопросы на соответствующую тематику: эпидемиологическая ситуация, меры профилактики, вакцинация против клещевого энцефалита, противоклещевые обработки и др. по следующим телефонам: 8 (3822) 44-67-34, 8 (3822) 24-97-18 и 8 (3822) 54-09-52 (ФБУЗ «Центр гигиены и эпидемиологии по Томской области), а также получить консультации по телефону единого консультационного центра Роспотребнадзора: 8-800-555-49-43 (звонок бесплатный, работающий в круглосуточном режиме, на русском и английском языках).
«Горячая линия» по профилактике гриппа и ОРВИ заработала в Роспотребнадзоре.
Специалисты Управления Роспотребнадзора по Томской области расскажут, где можно сделать прививку от гриппа, как правильно подготовиться к вакцинации, можно ли совмещать прививку против гриппа с другими вакцинами, какие штаммы входят в вакцину, а также напомнят о неспецифических мерах профилактики и дадут рекомендации для родителей как уберечь детей в эпидсезон. «Горячая линия» будет работать до 13 октября.
Номера телефонов, по которым проводятся консультации в рамках «горячей линии»:
- 8(3822) 44-67-32;
- 8(3822) 46-71-15;
- 8(3822) 40-34-56 («Центр гигиены и эпидемиологии по Томской области»).
Все интересующие вопросы можно задать ежедневно с 8:30 до 17:30 (кроме субботы и воскресенья).
В круглосуточном режиме принимаем звонки по телефону единого Консультационного Центра 8-800-555-49-43 (звонок бесплатный, работающий в круглосуточном режиме, на русском и английском языках).
Рак легких – злокачественная опухоль, берущая начало из тканей бронхов или легочной паренхимы.
Факторы риска развития рака легкого можно подразделить на две категории – внутренние и внешние. К первым относится наследственный анамнез: если кто-то из кровных родственников болел или погиб от рака легкого, то у этого человека повышен риск развития рака легкого. Также к внутренним факторам риска нужно отнести хронические заболевания легкого, которые также автоматически переводят человека в группу риска.
Все остальные факторы внешние. Это работа, связанная с вредными химическими и дизельными выхлопами, с асбестом, мышьяком и т.д. Работа в помещениях с повышенной запыленностью, с повышенным количеством радона.
Курение является причиной развития более двадцати двух злокачественных новообразований различных локализаций и увеличивает риск развития рака легкого более чем в 15 раз.
Рекомендация пациентам, прошедшим хирургическое лечение, и тем, кто ни разу не сталкивался с онкологической патологией: внимательно относиться к своему здоровью, выполнять рекомендации врача по динамическому наблюдению (в случае если человек уже столкнулся с патологией), не реже одного раза в год выполнять компьютерную томографию органов грудной клетки.
А тем, кто не столкнулся с заболеванием, – не игнорировать ежегодную диспансеризацию. В настоящий момент никто не застрахован от онкологических заболеваний.
Среди злокачественных новообразований рак легких занимает лидирующие позиции в мире, как по распространенности, так и по смертности. Вот уже более 30 лет он остается главным «онкологическим киллером». Мужчины болеют в 6 раз чаще, чем женщины. За последние 20 лет общая заболеваемость выросла более чем в 2 раза, при этом среди мужчин на 51%, а среди женщин на 75%. Есть и обнадеживающая статистика — на начальной стадии рак легких хорошо поддается лечению. Почти в 80% случаев после операции наступает стойкая ремиссия, и человек излечивается.
Но коварство рака легких состоит в том, что ранние его формы не имеют характерных клинических проявлений (симптомов). Нередко больные длительно лечатся от других болезней у врачей не онкологов. Так как первые/ранние симптомы рака легких часто не связаны с дыхательной системой. К ним относятся:
- субфебрильная температура (в пределах 37-38),
- слабость и усталость сразу после пробуждения,
- кожный зуд с развитием дерматита и появлением наростов на коже,
- слабость мышц и повышенная отечность,
- нарушение работы центральной нервной системы: головокружение (вплоть до обморока), нарушение координации движений или потеря чувствительности.
Эти косвенные признаки, могут присутствовать при многих заболеваниях, в том числе онкологических. Они могут быть при опухоли любой локализации. Их сочетание называется паранеопластический синдром.
Специфические симптомы (связанные с внутригрудным распространением опухоли) — кашель с «ржавой» мокротой, одышка, кровохарканье, боль — чаще возникают при распространенной (запущенной) форме заболевания. В это же время появляются симптомы связанные с внегрудным распространением опухоли. Они зависят от того в каком органе появился(-лись) метастаз(-ы).
Основные причины и факторы риска развития рака легких
Причина многих онкологических заболеваний — мутации в ДНК. Где, когда и почему возникает поломка, ведущая к возникновению раковой опухоли, зависит от ряда причин.
Главным фактором риска рака легких является курение. По разным оценкам, с ним связано от 70 до 95% случаев заболевания. Для курильщиков риск онкологии в 10 раз выше, чем для тех, кто не курит. Риск развития рака легких у курящего человека зависит от числа ежедневно потребляемых сигарет, продолжительности самого акта курения, стажа курения. А риск смерти от рака легких у курящих мужчин на 22% (у женщин на 12%) выше, чем у некурящих. Пассивное курение является фактором риска также, как и активное.
Факторы, связанные с профессиональной деятельностью, на втором месте по степени опасности. С ними ассоциируют от 4 до 20 % случаев болезни. При вдыхании асбеста, радона или продуктов его распада, винилхлорида, хрома, мышьяка, продуктов обработки нефти, угля, а также некоторых других опасных химических веществ легочная ткань получает повреждения, которые со временем могут вызывать онкологию.
Рак легких также связывают с высоким уровнем загрязнения воздуха. Оно может повышать риск онкологии на 40%.
Влияние ожирения на развитие рака легких пока не установлено, но доказано, что 13 видов рака ассоциированы с ожирением. Кроме этого, существуют продукты, способствующие развитию раков.
Виды профилактики рака легких
Раковые клетки могут существовать в организме каждого человека, но пока иммунитет сильный, он подавляет их рост. Профилактика рака легких включает в себя простые мероприятия, которые зависят от ее вида и перечислены ниже.
Первичная профилактика рака легких — это общие рекомендации, которые ориентированы на устранение внешних негативных факторов. Их нужно соблюдать всем людям, чтобы снизить риск онкологии:
- Не начинайте курить, старайтесь не находиться рядом с другими курильщиками.
- Если вы курите, постарайтесь бросить. При любом стаже курения отказ от него снижает риск рака.
- При наличии фактора риска, связанного с профессией, соблюдайте технику безопасности.
- Укрепляйте иммунитет — контролируйте состояние здоровья, чаще бывайте на свежем воздухе, закаляйтесь.
- Вовремя лечите инфекционные заболевания бронхолегочной системы, старайтесь не допускать появления хронических болезней. Проходите вакцинацию для профилактики инфекций.
- Принимайте любые лекарства и витамины только по назначению врача.
- Питайтесь правильно, контролируйте вес, старайтесь вести здоровый образ жизни и уделять достаточно времени физической активности.
Вторичная профилактика рака легких — это регулярные обследования, которые нужно проходить, чтобы выявить онкологию на ранней стадии, если она появится. Она необходима всем, для кого риск заболеть раком легких повышен.
Ежегодно проходить обследование необходимо:
- Тем, кто курит. Если человек выкуривает до 1 пачки сигарет в день, ежегодный скрининг нужен при стаже курения в 20 лет. Если в день курильщик выкуривает больше 2 пачек сигарет, он попадает в группу риска уже после 15 лет курения.
- Людям старше 55 лет. Особенно важно регулярно обследоваться тем, у кого есть хронические заболевания органов дыхания или хронические инфекции.
- Работникам вредных производств. При стаже работы больше 10 лет угроза для здоровья возрастает. Необходимо контролировать состояние легких.
- Тем, кто долго живет в районах с экологически неблагоприятной обстановкой, с сильно загрязненным воздухом.
При профилактическом обследовании выполняют рентгенографию или компьютерную томографию легких.
В России все взрослые люди ежегодно должны делать флюорографию. Это исследование проверяет состояние легких, но оно не выявляет рак на ранней стадии. Поэтому тем, кто находится в группе риска, нужно проходить дополнительное обследование. Его можно спланировать, обратившись к пульмонологу или к онкологу.
Профилактика рака легких направлена на снижение негативного воздействия опасных факторов на здоровье или их полное исключение. Своевременная диагностика, укрепление защитных сил организма, отказ от пагубных привычек помогут избежать развития опасной патологии органов дыхания.
Низкая физическая активность, наряду с курением, избыточной массой тела, повышенным содержанием холестерина в крови и повышенным артериальным давлением, является модифицируемым фактором риска развития заболеваний.
Низкая физическая активность увеличивает риск развития:
- ишемической болезни сердца на 30%;
- сахарного диабета II типа на 27%;
- рака толстого кишечника и рака молочной железа на 21-25%.
Основные рекомендации:
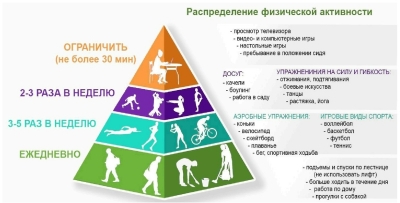
- минимум 150-300 минут умеренной физической активности или минимум 75-150 минут интенсивной физической активности или эквивалентной комбинации в течение недели;
- для получения дополнительных преимуществ для здоровья нужно увеличить время умеренной физической активности до и более 300 минут или время интенсивной физической активности до и более 150 минут в неделю.
Расширить физическую активность можно включив в свой распорядок дня утреннюю и вечернюю гимнастику, физкультпаузы, оздоровительные тренировки.
Цель утренней гимнастики – пробуждение организма. В комплекс входят 8-10 общеразвивающих упражнений в течение 10-15 мин., направленных на основные суставы и мышцы, развитие координации, управление дыханием, растяжку.
Цель физкультпаузы – дать передышку нервной системе и разгрузить группы мышц, которые задействованы в рабочем процессе. Ее интенсивность и продолжительность зависят от профессии и условий труда. Обычно это 6-8 упражнений в течение 5-7 мин. Целесообразно комплекс делать 2 раза в течение рабочего (учебного) дня.
Цель вечерней гимнастики – расслабиться и снять напряжение в конце дня. Это дыхательная гимнастика, упражнения на растяжку.
Цель оздоровительной тренировки – расширение возможностей организма для улучшения здоровья. Благодаря ей можно достичь:
- тренированности сердечно-сосудистой системы;
- улучшения функции органов дыхания;
- гибкости;
- увеличения мышечной силы;
- большей выносливости;
- улучшения осанки и фигуры.
 |
 |
Потребление алкоголя в настоящее время является одним из главных факторов смертности трудоспособного населения. По оценке экспертов, с потреблением алкоголя связаны 69% смертей от цирроза печени, 61% от кардиомиопатии и миокардита, 47% от панкреатита.
Не существует безопасных доз алкоголя. Потребление алкоголя — это всегда риск.
Нельзя рекомендовать человеку потреблять тот или иной вид алкогольной продукции: безопасный градус – ноль. Не существует «безопасных», а тем более «полезных», доз алкоголя.
Так чем же хороша трезвая жизнь?
Во-первых, трезвый человек сам отвечает за свои мысли и поступки. Биохимия его тела независима от различных химических веществ, вызывающих зависимости и отравления. Трезвый человек с утра не пытается ответить на вопросы «что вчера было?», «как я попал домой?», преодолевая головную боль. Первое преимущество — это ясный ум и надежная память.
Во-вторых, трезвый человек — это здоровый человек. Его физическое состояние на четверть лучше, чем у того, кто пьет раз в неделю, и на 50% лучше, чем у человека, страдающего от алкоголизма и тяжелых запоев. Проживет трезвенник на 10-15 лет больше, ведь его сердечно-сосудистая система не подвергается постоянной атаке ядовитых веществ.
В-третьих, трезвый человек — это человек ответственный и со здоровой моралью. Тот, кто подвержен влиянию алкоголя, убивает не только себя. Среди проблем, связанных с употреблением алкоголя, ВОЗ (Всемирная организация здравоохранения) особенно выделяет огромный социальный и экономический ущерб отдельным людям и обществу в целом.
В-четвертых, трезвый человек — это человек, у которого нет зависимости. Алкогольная зависимость — это не только физическое влечение к алкоголю, но и психологическая потребность в некоторых эффектах алкоголя. Если человек, танцуя в клубе, не чувствует себя комфортно без алкогольного коктейля — он уже зависим. Если не может получить удовольствие от приятной компании без алкоголя; если не представляет себе поход в кино без бутылочки пива; если после тяжёлого рабочего дня может расслабиться только с помощью спиртного — он зависим.
Трезвый взгляд на жизнь — это чистота и ясность сознания, незагрязнённого алкоголем и другими наркотиками. Трезвому человеку свойственно всегда стремиться к новым достижениям в своем физическом, интеллектуальном и нравственном развитии.
Дополнительные материалы по теме:
https://cgon.rospotrebnadzor.ru/naseleniyu/neinfektsionnye-zabolevaniya/alkogol-i-zdorove/ 
Сохранение здоровья детей – одна из основных задач государственной политики Российской Федерации в сфере защиты интересов детства.
Неделя сохранения здоровья детей объявлена в честь Международного дня защиты детей, который ежегодно отмечается в первый день лета 1 июня.
Сегодня вопросами сохранения и укрепления здоровья людей в России уделяется особое внимание, и они включены в приоритетный национальный проект «Здоровье». Одним из главных факторов процветания нации является здоровая семья, где формируются полезные привычки и отвергаются вредные. Первые впечатления у ребенка черпаются из домашнего быта. Выработанные с годами в семье привычки, традиции, образ жизни, отношение к своему здоровью и здоровью окружающих переносятся ребенком во взрослую жизнь и во вновь созданную семью. Если взрослые научат детей с самого раннего возраста ценить, беречь и укреплять свое здоровье, если они будут личным примером демонстрировать здоровый образ жизни, то только в этом случае можно надеяться, что будущие поколения будут более здоровы и развиты не только личностно, интеллектуально, духовно, но и физически.
Помимо государства, большая роль отводится медицинским учреждениям первичного звена, где идет наблюдение за состоянием и здоровьем детей, а также проводятся профилактические мероприятия, направленные на его укрепление. Для этого разработаны программы профилактических осмотров, где включены обследования и консультации узких специалистов в зависимости от возраста (Профилактические медицинские осмотры несовершеннолетних, утвержденные приказом Министерства здравоохранения Российской Федерации от 10.08.2017 № 514н). Также в нашей стране действует национальный календарь прививок, который дает возможность защищать детей от вакциноуправляемых инфекций.
Особое внимание следует уделять рациональному питанию и режиму дня, которые являются одними из основных факторов внешней среды, определяющих нормальное физическое и нервно-психическое развитие ребенка, повышающих устойчивость организма к неблагоприятным воздействиям. Поэтому очень важно использовать индивидуальный подход к каждому отдельно взятому ребенку, исходя из его потребностей.
Большое влияние на здоровье подрастающего поколения оказывает физическая нагрузка: утренняя зарядка, физкультминутки между какой-то работой, уроки физической культуры, подвижные игры. Это стимулирует правильное развитие не только костно-мышечно-суставной системы, но и всего организма в целом, что является профилактикой многих хронических неинфекционных заболеваний, которые последнее время прогрессируют в детском возрасте.
Дополнительную информацию можно получить по ссылкам:
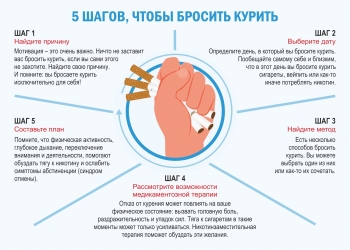
Табакокуре́ние — вдыхание дыма от тлеющего табака, в основном в виде курения сигарет. Табакокурение формирует устойчивую психологическую и физиологическую зависимость.
Всемирная организация здравоохранения (ВОЗ) констатирует, что курение табака убивает до половины людей, которые его употребляют. «Табачная эпидемия является одной из самых значительных угроз для здоровья населения, когда-либо возникавших в мире».
Всемирный день без табака отмечается во всем мире 31 мая с 1987 года в целях информирования общественности об опасностях употребления табака.
Согласно данным ВОЗ, около одной трети взрослого мужского населения мира курят табак. Табакокурение было привезено в Испанию Колумбом после открытия Америки и затем распространилось в Европу и остальной мир через торговлю.
Медицинские исследования указывают на явную связь табакокурения с такими заболеваниями, как рак и эмфизема лёгких, заболеваний сердечно-сосудистой системы, а также других проблем со здоровьем. По данным ВОЗ, за весь XX век табакокурение явилось причиной преждевременной смерти 100 миллионов человек по всему миру и по прогнозам, в XXI веке их число возрастёт до миллиарда.
Кроме собственно курения табака вредное действие на организм оказывается и при суррогатной его замене курением электронных сигарет и систем нагревания табака (типа IQOS).
Вред курения начинается с того момента, как только человек употребил вторую, третью дозу никотина. Хочет курильщик или нет, продукты горения начнут повреждать клетки его организма уже после первых затяжек. Прежде всего, будут страдать органы полости рта, гортань, бронхи и лёгкие. Ущерб может быть физическим (раздражение дыхательных путей, ЛОР заболевания) или психическим (колебания настроения, раздражение).
Синдром зависимости от табака начинается тогда, когда человек теряет контроль над потребляемой дозой никотина. Он начинает курить больше и чаще, чем планировал. Курильщик упорно продолжает искать очередную дозу, несмотря на негативные последствия табакокурения. На второй стадии зависимости добавляется синдром отмены.
Синдром отмены табака возникает при попытке не курить более одного часа. Это состояние можно с уверенностью назвать никотиновой ломкой. Но, в отличие от героиновой ломки, никаких болевых ощущений нет — есть только раздражительность, эмоциональная несдержанность, проблемы с концентрацией внимания.
Помимо того, что избавиться от никотиновой зависимости сложно в связи с физиологической потребностью, существует несколько психологических потребностей, которые удерживают сознание курящего человека «на крючке»:
- Трудности в коммуникации. Для тех, кто не умеет или стесняется общаться с другими людьми, курение выступает настоящим «спасением» — оно в некотором роде раскрепощает, объединяет, создает специфическую обстановку при контакте.
- Необходимость в перерыве или стимуляции психической активности. Считается, что человек, вышедший из офиса на несколько минут во время рабочего перерыва подышать свежим воздухом, выглядит достаточно странно. Однако куда более странным является необходимость вдохнуть в себя большое количество ядов, смол, токсичных веществ, после чего вернуться в рабочий процесс «с новыми силами». Никотин действительно является психостимулирующим веществом, однако его действие непродолжительно, после чего мозговая активность, напротив, ухудшается. Несмотря на это, многие воспринимают «перекур» как возможность сделать паузу в профессиональной или учебной деятельности.
- Снятие стресса. Бытует мнение, что сигарета помогает снять психическое напряжение. Возможно, это так, однако совсем не за счёт поступления никотина, всё намного проще: курильщик делает небольшой перерыв во время конфликтной ситуации или при обдумывании сложной проблемы, что позволяет «выпустить пар», этот процесс сродни распространённой рекомендации психолога досчитать до 10. Однако это можно делать и без табака, поэтому данная причина, как и многие другие, является просто отговоркой.
- Сигарета как ритуал. Некоторые курильщики испытывают эстетическое наслаждение от процесса курения. Этому способствует изобилие красивых аксессуаров — зажигалок, пепельниц, кальянов, мундштуков.
- Сигарета как заменитель. Некоторые предпочитают заменять табачным изделием потребность в получении вкусовых ощущений, другие — заменяют ею другие ритуалы и действия. Как правило, сигарета позволяет заменить отсутствие положительных эмоций, что ещё больше укрепляет её взаимосвязь со стрессом и жизненными неурядицами в сознании человека.
По данным официальной статистики за последние годы наблюдается прирост потребления иной никотинсодержащей продукции: вейпов, электронных сигарет, продуктов нагревания табака, кальянов и бездымного табака.
Осведомленность населения о том, что эти продукты вызывают зависимость в силу содержания высокотоксичного никотина и другие заболевания, присущие табаку, остается низкой. Этому способствует агрессивный маркетинг этой продукции со стороны табачных компаний, нацеленный в первую очередь на подростков и молодежь.
Никотинсодержащая продукция наносит такой же вред организму, как и табачные изделия, а мифы об их безвредности — лишь хорошо запланированная дезинформация табачной индустрии.
Всемирный день без табака — это повод:
- задуматься о вреде курения и рисках, связанных с курением табака и воздействием вторичного табачного дыма,
- отказаться от потребления табака.
Берегите своё здоровье! Всегда помните о том, что курение пагубно влияет на весь организм.
 |
 |
Всемирный день щитовидной железы отмечается ежегодно 25 мая. Это связано с тем, что заболевания щитовидной железы встречаются очень часто и относятся они к группе эндокринных заболеваний.
В последние годы их частота эндокринных заболеваний растет. Это касается и заболеваний щитовидной железы, и сахарного диабета, и других серьезных нарушений.
К основным факторам, которые приводят к развитию эндокринных нарушений, относятся: опухоли тканей железы, кисты, инфекционные заболевания, наследственный фактор, хронические заболевания других органов и систем, сердечно-сосудистая недостаточность, хирургические вмешательства, прием ряда препаратов.
Так как гормоны, вырабатываемые железами внутренней секреции, регулируют работу других органов и систем, то при эндокринных заболеваниях нарушается обмен веществ и возникают симптомы, характерные, например, для заболеваний кожи, почек и т.д.
Потребление йодированной соли способствует профилактике эндокринных нарушений и заболеваний нервной системы новорожденных и маленьких детей. Рекомендованное количество йода человеку в соответствии с потребностями организма человека – 150-200 мкг/сут., что обеспечивается 4-5 граммами йодированной соли.
ВОЗ рекомендует постоянно употреблять вместо обычной соли йодированную и минимум трижды в неделю есть продукты с высоким содержанием йода (особенно морепродукты – морскую капусту и др.).
Из растительных продуктов можно назвать чернослив, финики, хурму, баклажаны, шпинат, помидоры.
Но все хорошо в меру, питание должно быть рациональным, и кроме йода, необходимы кобальт, медь, железо, марганец (содержатся в шиповнике, крыжовнике, чернике, орехах грецких и лесных, кунжуте и др.), а также другие микроэлементы (селен, цинк, магний) и обязательно белок.
Дополнительная информация:
https://profilaktika.tomsk.ru/spetsialistam/informatsionnye-materialy-k-planu-mz-rf-2023/22-28-maya-nedelya-profilaktiki-zabolevaniy-endokrinnoy-sistemy/
Артериальное давление (АД) – это давление крови на стенки сосудов. Артериальное давление зависит от возраста, пола, времени суток физической активности, стресса и других факторов. АД так же зависит от работы сердца и от эластичности и тонуса кровеносных сосудов.
Первая цифра – максимальная – показывает, с какой силой кровь давит на стенки сосудов при максимальном сокращении сердца, вторая – минимальная – в момент покоя.
У детей дошкольного возраста АД в среднем равно 80/50, у подростков – 110/70, и в дальнейшем с возрастом оно незначительно увеличивается. Но в любом случае АД у взрослых не должно превышать 140/90.
При повышенном давлении человеку ставится диагноз артериальной гипертонии или гипертензии, а при пониженном – гипотензии или гипотонии.
При этом длительно текущая артериальная гипертензия значительно опаснее для здоровья, чем гипотензия. Как показывают результаты исследований, с каждыми +10 мм рт. ст. увеличивается риск развития сердечно-сосудистых заболеваний на 30%.
У людей с повышенным давлением в 7 раз чаще развиваются нарушения мозгового кровообращения (инсульты), в 4 раза чаще – ишемическая болезнь сердца, в 2 раза чаще поражаются сосуды ног. Длительная текущая или тяжелая (160/100 и выше) артериальная гипертензия при отсутствии лечения на 50% повышает риск внезапной смерти.
Согласно данным ВОЗ, простой контроль АД позволит избежать развития серьезных заболеваний сердечно-сосудистой системы и их осложнений – инфаркта, инсульта, сосудистой деменции, ретинопатии или внезапной смерти.
Каковы осложнения неконтролируемой гипертонии?
Помимо других осложнений, гипертония может наносить серьезный вред сердцу. Избыточное давление может привести к потери стенками артерий своей эластичности и уменьшению притока крови и кислорода к сердечной мышце. Такое повышенное давление и уменьшение притока крови могут вызывать:
- боль в области груди, также называемую стенокардией;
- инфаркт, происходящий при блокировании поступления крови к сердцу, в результате чего клетки сердечной мышцы умирают от кислородного голодания; чем дольше блокируется кровоток, тем серьезнее ущерб для сердца;
- сердечную недостаточность, при которой насосная функция сердечной мышцы не может полностью обеспечить другие важнейшие органы кровью и кислородом;
- сердечную аритмию, которая может привести к внезапной смерти.
Гипертония может также вызывать инсульт, приводя к разрыву или закупорке артерий, снабжающих кровью и кислородом головной мозг. Кроме того, гипертония может быть причиной почечной недостаточности, вызванной поражением почек.
Профилактика
Вероятность развития гипертонии и её неблагоприятных последствий может быть сведена к минимуму при применении следующих мер:
- сокращение потребления соли (до уровня менее 5 г в день);
- увеличение доли фруктов и овощей в рационе;
- регулярная физическая активность;
- отказ от потребления табака;
- сокращение потребления алкоголя;
- ограничение потребления пищевых продуктов с большим содержанием насыщенных жиров;
- исключение трансжиров из состава пищевой продукции или уменьшение их содержания
Министерство здравоохранения бьёт тревогу — в 2021 году суммарный показатель заболеваемости населения Российской Федерации инфекциями, передаваемыми половым путём (ИППП), составил 89,6 случаев на 100 тысяч населения. Причин для этого много: свобода половых отношений и их пропаганда в СМИ, интернете, недостаточное половое воспитание и просвещение, раннее начало половой жизни, пренебрежение обращением к врачу и др.
Для изменения ситуации в лучшую сторону, необходимо повышение информированности граждан о личной профилактике, своевременной диагностики и лечения ИППП. Поэтому дни с 8 по 14 мая 2023 МЗ РФ объявило Неделей профилактики инфекций, передающихся половым путём.
Что такое ИППП
Под термином ИППП понимают инфекционные заболевания, наиболее частым путём заражения которыми является половой контакт. В настоящее время количество возбудителей, вызывающих ИППП более 30. Это бактерии, вирусы, паразиты. Из них — 8 встречаются наиболее часто. Из этих 8 — 4 инфекции — сифилис, гонорея, хламидиоз и трихомониаз — сегодня поддаются лечению, а 4 — гепатит В, вирус простого герпеса, ВИЧ и вирус папилломы человека (ВПЧ) — являются неизлечимыми. Часто происходит заражение сразу несколькими возбудителями. Ряд ИППП повышают риск заражения ВИЧ-инфекцией в 3 и более раза.
Но если причиной воспалительных заболеваний репродуктивных органов явился усиленный рост собственных микроорганизмов или, крайне редко, их спровоцировало медицинское вмешательство (ятрогенная инфекция) — они не относятся к заболеваниям, передающимся половым путём. Например, у женщин кандидозный кольпит (молочница), бактериальный вагиноз (воспаление влагалища).
Источник и пути передачи
Источником заражения ИППП является больной человек.
Как несложно догадаться из названия, ИППП можно заразиться во время незащищённого полового контакта. Анальный и оральный секс сюда тоже относится. Но есть и другие пути передачи: некоторые ИППП передаются от матери к ребёнку во время беременности, родов и грудного вскармливания. Ещё часть инфекций, например, ВИЧ, гепатит В, передаётся ещё и через заражённую кровь: например, во время маникюра нестерильными инструментами или при использовании общих игл, бритв. Ряд заболеваний, например, чесотка, лобковый педикулез, контагиозный моллюск могут передаваться в результате тесного бытового контакта (нахождение в одной постели, использование общего полотенца, мочалок).
Общие характеристики и проявления половых инфекций
Несмотря на большое количество возбудителей, вызывающих ИППП, все эти заболевания имеют общие характеристики:
Cкрытый период — от момента проникновения возбудителя в организм до появления каких-либо признаков заболевания может пройти от 3 дней до 6 месяцев.
Часто протекают без каких-либо проявлений у заболевшего человека (особенно часто такое встречается у женщин) и случайно выявляются при обследовании (например, при сдаче крови на медосмотре выявляется сифилис).
Самопроизвольно не излечиваются (как например, ОРВИ), а без лечения происходит хронизация процесса, развиваются осложнения.
Инфицированные, даже если у них нет никаких проявлений, являются высоко заразными для окружающих. Поэтому необходимо обязательное обследование и лечение половых партнёров.
Сходность клинических проявлений различных ИППП, что требует обязательного подтверждения диагноза лабораторными тестами до назначения лечения (некоторые методы диагностики дорогостоящие и их нельзя пройти бесплатно).
Иммунитет после лечения не формируется даже к тому заболеванию, которым переболел человек. Соответственно, возможно как повторное инфицирование тем же возбудителем, так и заражение другой инфекцией. Исключение — существуют прививки от вируса папилломы человека (причина рака шейки матки в 90% случаев) и вируса гепатита В (вызывает гепатит и рак печени).
У мужчин наиболее частыми проявлениями ИППП являются выделения из мочеиспускательного канала, зуд, жжение и болезненность при мочеиспускании, высыпания (язвочки, пузырьки) на половых органах, увеличение паховых лимфатических узлов, боли в области яичек.
У женщин многие ИППП протекают скрыто, никак не проявляя себя. В отдельных случаях могут появиться необычные выделения из влагалища (обильные, пенистые, творожистые, с неприятным запахом), зуд, жжение, раздражение в области половых органов, болезненность во время мочеиспускания и полового акта, боли внизу живота, на половых органах возникают язвочки, пузырьки, увеличиваются паховые лимфатические узлы, нарушается менструальный цикл.
Кроме этого, как у мужчин, так и у женщин могут быть сыпь на теле, ладонях, подошвах, выпадение волос, припухлость и боли в суставах, воспаление слизистых оболочек глаз, высыпания в ротовой полости. Все эти признаки малозаметны.
Из вышесказанного следует, что:
Чаще всего невозможно заподозрить болезнь у партнёра/партнерши.
Для своевременной диагностики необходимо периодическое, в том числе профилактическое, обследование на ИППП.
Мерами профилактики распространения ИППП является обязательное обследование и лечение половых партнёров, а также своевременно начатая терапия.
Обязательным является контрольное обследование после лечения в установленные сроки и отсутствие половых контактов во время лечения.
Последствия ИППП
Малосимптомное течение заболевания приводит к поздней диагностике ИППП и, как следствие, к развитию осложнений:
Воспалению органов репродуктивной системы (как у мужчин, так и у женщин), а в дальнейшем к бесплодию.
Развитию неопластических процессов — раку шейки матки и другим онкологическим заболеваниям.
Негативному влиянию на течение беременности и развитие плода — внематочной беременности, выкидышам, осложнениям течения беременности и родов, формированию пороков развития плода.
Инфицированию ребёнка (возможно на любом этапе беременности, зависит от того, когда мама встретилась с инфекцией). Это приводит к проблемам с его здоровьем: низкой массе тела при рождении или недоношенности, конъюнктивиту, сепсису, а иногда — врождённым аномалиям и даже гибели.
Поражению других органов (суставов, печени, глаз и др., в зависимости от возбудителя).
Индивидуальная (личная) профилактика
Соблюдение правил безопасного сексуального поведения, к которым относятся:
отказ от раннего начала половой жизни,
исключение случайных половых связей,
сокращение числа половых партнёров и выбор одного наиболее надёжного,
использование средств индивидуальной профилактики ИППП,
в случаях подозрения на ИППП, случайном половом контакте с сомнительным партнёром, изнасиловании незамедлительно обращаться в специализированное лечебное учреждение.
Вакцинация от вируса папилломы человека (ВПЧ) и вируса гепатита В.
Заключение
Для личной профилактики заражения ИППП необходимо придерживаться правил безопасного сексуального поведения.
Для успешного лечения ИППП и предотвращения их осложнений необходимо при появлении симптомов незамедлительно обратиться за медицинской помощью.
Для своевременной диагностики ИППП необходимо периодическое, в том числе профилактическое, обследование на ИППП — это позволит снизить риск развития осложнений и нарушений репродуктивной функции.
Жизнь всего человеческого тела и каждой его клетки зависит от наличия кислорода. И единственный орган нашего тела, который способен получить его – это легкие.
Факторы, мешающие работе легких:
- Курение. Всего за год в легкие курильщика попадает около килограмма табачных смол, которые разрушают альвеолы и сужают бронхи. Токсичные вещества из табачного дыма вызывают раздражение дыхательных путей, развитие хронического бронхита и повышенную восприимчивость легких к инфекциям.
- Гиподинамия. Без достаточного количества движения, например, ежедневной ходьбы пешком, легкие постепенно теряют способность пропускать через себя объем воздуха, необходимый для нормальной жизни организма.
- Избыточный вес. У тучных людей диафрагма смещается вверх и давит на легкие, затрудняя их работу.
- Невнимание к своему здоровью. Не вылеченные вовремя или вылеченные неправильно простуды и бронхиты приводят к тому, что инфекция перемещается в легкие.
- Жизнь в мегаполисе. Городская пыль и выхлопные газы автомобилей загрязняют легкие и не дают им полноценно работать.
Для того, чтобы сохранить здоровье легких, необходимы:
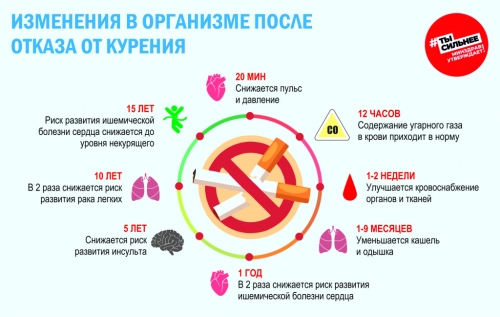
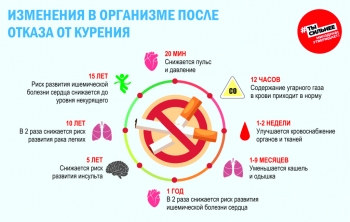
- Отказ от курения. Легкие постепенно очищаются и восстанавливают свои функции за год. Так что даже у куривших много лет после отказа от вредной привычки есть шанс вернуть легким чистоту. Чем раньше бросите курить, тем выше шансы.
- Физическая активность. Регулярные кардионагрузки позволяют увеличить емкость легких и улучшить их функции. Бег трусцой, плавание, езда на велосипеде, или же полчаса - час ходьбы пешком в день сделают более выносливыми не только дыхательную систему, но и весь организм.
- Здоровое снижение веса. Правильное питание и регулярная двигательная активность освободят от лишних килограммов тело, а легкие - от давления.
- Забота о своем здоровье. Даже банальный насморк требует грамотного лечения, иначе он может незаметно стать серьезной болезнью.
- Выходные на природе. Как бы ни был велик соблазн остаться на выходных в городе, жителям мегаполиса лучше провести их на природе.
Согласно определению всемирной организации здравоохранения (ВОЗ), рабочее место — оптимальная организационная форма охраны и поддержания здоровья, профилактики заболеваний. На сегодняшний день важным направлением охраны здоровья граждан является внедрение корпоративных программ укрепления здоровья на предприятиях (в организациях).
Неделю с 24 по 30 апреля 2023 Министерство здравоохранения Российской Федерации объявило Неделей популяризации лучших практик укрепления здоровья на рабочих местах.
Здоровые сотрудники — главный актив успешной компании. Специалисты подсчитали, что ежегодные потери экономики России от неблагоприятных условий труда, к которым относятся досрочная пенсия, больничные листы и реабилитация составляет 1,4% от ВВП.
По данным ВОЗ меры по охране здоровья на рабочих местах помогают сократить на 27% продолжительность отсутствия сотрудников на рабочем месте по болезни. От внедрения программ выигрывают не только работодатели и государство, но и сотрудники
Положительные результаты от реализации корпоративных программ укрепления здоровья для работников, работодателей и государства
|
Работник |
Работодатель |
Государство |
|
Приверженность к ЗОЖ |
Сокращение расходов, связанных с днями нетрудоспособности |
Снижение уровня заболеваемости |
|
Выявление заболеваний на ранней стадии |
Снижение потерь квалифицированных кадров |
Сокращение смертности |
|
Сокращение затрат на медицинское обслуживание и возможности получения материального и социального поощрения |
Улучшение имиджа и увеличение ресурсов для развития компании |
Снижение расходов, связанных с медицинской помощью и инвалидностью |
|
Улучшение условий труда |
Повышение производительности труда |
Увеличение национального дохода |
|
Улучшение качества жизни |
Привлекательность для перспективных работников |
Сокращение дней нетрудоспособности |
При реализации корпоративных программ работники и руководство постоянно сотрудничают в целях совершенствования охраны и укрепления здоровья, безопасности и благополучия всех работающих, способствуют совершенствованию рабочего места в процессе решения основных производственных проблем.
Дополнительную информацию можно получить из источников:
https://www.takzdorovo.ru/dvizhenie/c-chego-nachat/kak-borotsia-s-ustalostiu-na-rabochem-meste/
https://gnicpm.ru/articles/zdorovyj-obraz-zhizni/sovety-dlya-lyudej-sidyachih-professij.html
https://cgon.rospotrebnadzor.ru/naseleniyu/zdorovyy-obraz-zhizni/gigiena-v-ofise/
Научными исследованиями и практическими наблюдениями доказано, что сдача крови в дозе до 500 мл совершенно безвредна и безопасна для здоровья человека. Периодические донации крови оказывают благоприятное стимулирующее воздействие на организм донора.
Как подготовиться к донации:
- Накануне и в день сдачи крови запрещено употреблять жирную, жареную, острую и копченую пищу, колбасные изделия, а также мясные, рыбные и молочные продукты, яйца и масло (в т.ч. растительное), шоколад, орехи и финики, авокадо, свеклу, бананы;
- Лучше пить сладкий чай с вареньем, соки, морсы, компоты, минеральную воду и есть хлеб, сухари, сушки, отварные крупы, макароны на воде без масла, овощи и фрукты, за исключением авокадо, свеклы, бананов;
- За 48 часов до визита в учреждение службы крови нельзя употреблять алкоголь, а за 72 часа — принимать лекарства, содержащие аспирин и анальгетики;
- За час до процедуры донации следует воздержаться от курения;
- Лучше всего на кровопотерю организм реагирует именно в утренние часы, чем раньше происходит донация, тем легче переносится эта процедура. После 12:00 сдавать кровь рекомендуется только постоянным донорам;
- Не следует планировать донацию после ночного дежурства или бессонной ночи;
- Не стоит планировать сдачу крови непосредственно перед экзаменами, соревнованиями, на время особенно интенсивного периода работы и т.п.
 |
 |
Закон сохранения энергии гласит: энергия не возникает и не исчезает, один вид энергии может превращаться в другой. Пища представляет собой «упакованную» энергию, которая в процессе обмена веществ высвобождается в организме. Эта энергия может расходоваться на работу органов и систем, физическую активность и др. В противном случае потребленная энергия накапливается в виде запасов жировой ткани.
Нерациональное питание с избыточной энергоемкостью пищи, низкая физическая активность и сидячий образ жизни – главные факторы роста распространенности абдоминального и генерализованного ожирения.
Питание – один из наиболее важных аспектов здорового образа жизни. В настоящее время научно доказана связь между питанием и развитием основных хронических неинфекционных заболеваний, в том числе сердечно-сосудистых и онкологических, которые являются двумя ведущими причинами преждевременной смертности в мире и в России.
Здоровое питание — питание, обеспечивающее рост, нормальное развитие и жизнедеятельность человека, способствующее укреплению его здоровья и профилактике заболеваний.
С хорошим общим состоянием здоровья и со сниженным риском хронических заболеваний ассоциируется диета, богатая фруктами, овощами, цельным зерном, бобовыми, орехами и рыбой, с низким уровнем потребления насыщенных жиров, трансжиров и сахара и ограниченным потреблением соли.
Здоровая диета предполагает низкий уровень потребления продуктов из очищенных зёрен, обработанного мяса (например, колбасных изделий) и подслащенных продуктов.
|
Группы людей |
Суточная потребность в энергии (ккал) |
|
|
Мужчины |
Женщины |
|
|
Работники умственного труда
|
2100 – 2450 |
1880 – 2000 |
|
Работники легкого физического труда |
2500 – 2800 |
2100 – 2200 |
|
Работники тяжелого физического труда |
3400 – 3850 |
2850 – 3050 |
ЗОЖ —это стиль жизни, направленный на отказ от вредных привычек, профилактику болезней и укрепление здоровья. По данным исследований, здоровье человека в любом возрасте более чем на половину зависит от образа жизни.
Простые правила здорового образа жизни:
Здоровое питание — это прежде всего профилактика ожирения, фактора риска многих болезней. Сбалансированная диета из фруктов, овощей, цельнозерновых продуктов, постного мяса и нежирных молочных продуктов важна в любом возрасте.
Режим дня
Просыпаясь и засыпая примерно в одно время каждый день, принимая пищу в одно время, вы настроите свой режим дня, который будет работать на ваше здоровье.
Двигательная активность
Будьте физически активными в течение хотя бы 30 минут, большую часть дней в неделю.
Лозунг Всемирного дня здоровья 7 апреля 2023 года «Здоровье для всех». По данным ВОЗ, здоровье человека определяется на 20% средой обитания, на 20% наследственностью, на 50% — образом жизни, и только 10% его зависит от усилий системы здравоохранения.
Занятия спортом утром более эффективны, чем вечерние занятия, кроме того, они лучше вписываются в распорядок дня. После утренней зарядки появляется приятное ощущение удовлетворения и гордости, что помогает выбирать здоровое питание на протяжении дня, успешно выходить из стрессовых ситуаций и сохранить хорошее настроение. Утренняя зарядка - лучшее начало дня, которое в конечном итоге влияет на множество решений, которые мы принимаем в течение дня.
Контроль над стрессом
Доказано, что повышенный уровень стресса мешает справляться с заболеваниями, а длительное состояние стресса приводит к нервному истощению.
Личная гигиена
Это целый комплекс мер: гигиена рук, гигиена тела, уход за волосами, полостью рта и гигиена одежды
Отказ от вредных привычек
Сведите к минимуму количество выкуриваемых сигарет и алкоголя. Безопасной дозы алкоголя не существует. Избавьтесь от привычки выпивать по выходным, расслабляться с помощью алкоголя.
Вредные привычки являются одной из самых больших проблем современного общества. Курение и злоупотребление алкоголем – самые опасные вредные привычки, которые приносят огромнейший вред.
По данным официальной статистики, за последние годы наблюдается замедление темпов снижения распространенности курения и прирост потребления иной никотинсодержащей продукции: вейпов, электронных сигарет, продуктов нагревания табака, кальянов и бездымного табака.
Никотинсодержащая продукция наносит такой же вред организму, как и табачные изделия, а мифы об их безвредности – лишь хорошо запланированная дезинформация табачной индустрии.
Проблема алкоголя чрезвычайно серьезна: более 200 заболеваний связано с его злоупотреблением, а вклад алкоголя в возникновение различных заболеваний варьирует от 5 до 75%.
Алкоголь – это яд, который действует на все системы организма. Помимо того, что он убивает самого человека, он также ставит под угрозу безопасность окружающих. Алкоголь вызывает и нарушение координации движения, и нарушение контроля за поведением. В итоге происходят несчастные случаи самого разного характера, при этом часто гибнут люди, ни разу не употреблявшие алкоголь.
Дополнительные материалы:
24 марта отмечается Всемирный день борьбы против туберкулеза. Именно в этот день (24 марта) в 1882 г. доктор Роберт Кох сообщил об открытии бактерии, вызывающей туберкулез. Это сделало возможным дальнейший поиск средств диагностики и лечения этого заболевания.
Каждый день около 28 000 человек заболевают туберкулезом.
Во всем мире туберкулез является одной из 10 основных причин смерти и основной причиной смерти, обусловленной каким-либо одним возбудителем инфекции (опережая ВИЧ/СПИД).
Что такое туберкулез?
Это инфекционное заболевание, вызываемое микобактериями туберкулеза (палочка Коха) с образованием узелковых поражений в различных тканях организма, преимущественно в легких.
Палочка Коха крайне устойчива во внешней среде — она может выжить в большинстве дезинфицирующих средств, кислотах, щелочах, а также проявляет устойчивость к воздействию спиртов, ацетона и нечувствительна к рассеянному солнечному свету.
От кого и как можно заразиться туберкулезом?
Источником инфекции может быть:
- больной туберкулезом легких человек, который выделяет бактерии во внешнюю среду и/или с развившимися деструктивными процессами в легких;
- реже — больное животное (крупный рогатый скот, козы, собаки).
Заразиться можно одним из механизмов:
- воздушно-капельным (при кашле, чихании);
- контактно-бытовым (через вещи, которыми пользовался больной);
- пищевым (через продукты, зараженные микобактерией — молоко, яйца);
- вертикальным (от матери к плоду).
Кто подвержен риску заболевания туберкулеза?
На самом деле туберкулез может коснуться любого человека. Но наиболее подвержены инфицированию:
- дети;
- лица, пребывающие в постоянном контакте с больным;
- заключенные, отбывающие наказание в местах лишения свободы;
- лица, злоупотребляющие алкоголем или наркотиками;
- лица без определенного места жительства;
- работники профессий, где предполагается постоянный контакт с больными (медицинские работники, социальные работники и т.д.);
- люди, получающие терапию, которая снижает иммунитет;
- люди, имевшие подозрение на туберкулез легких в прошлом, инфицированные ВИЧ, страдающие хроническими заболеваниями легких, сахарным диабетом.
Как предупредить заражение туберкулезом?
Первоочередными принципами для профилактики туберкулеза являются:
- отказ от употребления алкоголя, наркотиков и табакокурения;
- полноценное питание;
- регулярная физическая активность;
- соблюдение режима труда и отдыха;
- борьба со стрессом;
- достаточное пребывание на свежем воздухе;
- соблюдение правил личной и общественной гигиены;
- улучшение бытовых условий;
- регулярные профилактические медицинские осмотры.
Существует и специфическая профилактика туберкулеза. К ней относят вакцинацию с использованием вакцины БЦЖ (является самой эффективной мерой). Вакцина БЦЖ содержит ослабленные микобактерии туберкулеза.
Вакцинация БЦЖ:
- входит в национальный календарь прививок;
- проводится в родильных домах здоровым новорожденным на 3-7 сутки жизни;
- предусматривает ревакцинацию в возрасте 7 и 14 лет.
Еще одним видом специфической профилактики туберкулеза является его раннее выявление.
С целью раннего выявления туберкулеза проводятся:
- проба Манту;
- Диаскинтест;
- квантифероновый тест;
- флюорография (с 18 лет).
Флюорография — рентгенологически — метод обследования, который позволяет выявить даже начальные признаки туберкулеза легких.
 13-19 марта 2023 года – Неделя по борьбе с заражением и распространением хронического вирусного гепатита С
13-19 марта 2023 года – Неделя по борьбе с заражением и распространением хронического вирусного гепатита С Гепатит – воспаление печени, которое могут вызвать употребление алкоголя, прием некоторых лекарственных препаратов или инфицирование некоторыми вирусами. Гепатит С – это заболевание, которое вызывается вирусом гепатита С. При этом заболевании поражается преимущественно печень, однако могут повреждаться и другие важные органы, например, почки или щитовидная железа.
Вирус гепатита С находится в большом количестве в крови и других биологических жидкостях инфицированного человека. Заражение чаще всего происходит, когда кровь инфицированного человека попадает в кровь или на поврежденную кожу (слизистые оболочки) другого человека. Наиболее высокий риск инфицирования вирусом гепатита С у людей, употребляющих инъекционные наркотики. Инфицирование также возможно при нанесении татуировок, пирсинге, проведении косметологических процедур, маникюра или педикюра, если в салонах используются нестерильные иглы или другие инструменты. В домашних условиях заразиться можно при использовании общих бритв (с лезвиями), маникюрных (педикюрных) принадлежностей с другими членами семьи. Вирус гепатита С передается половым путем и от инфицированной матери к ребенку во время беременности или родов.
Для профилактики заражения необходимо отказаться от нанесения татуировок, пирсинга и необоснованных косметологических процедур, а в случае их проведения обращаться в организации, имеющие необходимые разрешения на оказание соответствующих услуг, специалисты которых прошли обучение безопасным правилам работы и используют одноразовые или многоразовые простерилизованные инструменты. В домашних условиях необходимо пользоваться только собственными бритвами, маникюрными (педикюрными) принадлежностями, зубными щетками, полотенцами и другими средствами гигиены и не допускать их использования другими членами семьи. Для профилактики полового пути передачи использовать барьерные средства защиты (презервативы). Перед планированием беременности женщинам рекомендуется пройти обследование на вирус гепатита С.
Гепатит С уже многие годы является излечимым заболеванием. Прием курса специальных противовирусных препаратов приводит к полному удалению (элиминации) вируса из организма человека и выздоровлению от гепатита С. Важно помнить, что лечение гепатита С имеет много особенностей, поэтому назначать препараты должен только врач. Человек, который успешно вылечился от гепатита С, не может заразить других людей.
Дополнительные материалы по теме:
https://cgon.rospotrebnadzor.ru/naseleniyu/infektsionnye-i-parazitarnye-zabolevaniya/gepatit-s/
Сохранение здоровья детей – одна из основных задач государственной политики Российской Федерации в сфере защиты интересов детства.
В целях раннего выявления тяжелых наследственных и врожденных заболеваний проводится неонатальный скрининг, который позволяет своевременно в первые дни жизни ребенка диагностировать заболевания и начать лечение.
Одной из составляющих общественного здоровья является здоровье матери и ребенка, в том числе репродуктивное здоровье и здоровая беременность. С целью обеспечения ответственного отношения к репродуктивному здоровью Минздравом России был разработан одноименный типовой проект. Его задачами являются оценка состояния репродуктивного здоровья у граждан, повышение медицинской грамотности и информированности населения о факторах риска и факторах, способствующих здоровью репродуктивной системы.
Охрана материнства и детства – приоритетное направление в здравоохранении любой страны, которая включает в себя систему государственных общественных и медицинских мероприятий, обеспечивающих рождение здорового ребенка, правильное и всестороннее развитие подрастающего поколения, предупреждение и лечение болезней женщин и детей.
В 2022 году Всемирная организация здравоохранения (ВОЗ) впервые опубликовала глобальные руководящие принципы по оказанию поддержки женщинам и новорожденным в послеродовой период – первые шесть недель после родов. Это важнейший период времени для обеспечения выживания новорожденных и матерей, для здорового развития ребенка, а также восстановления психического и физического здоровья и благополучия матери.
В системе охраны материнства и детства различают следующие этапы оказания медико-социальной помощи:
1-й этап – оказание помощи женщине вне беременности, подготовка ее к материнству. На данном этапе большую роль играют женские консультации, центры планирования семьи, медико-генетические консультации;
2-й этап – лечебно-профилактическая помощь беременным в целях сохранения здоровья плода и беременной женщины. На данном этапе главная роль принадлежит женским консультациям, отделениям патологии беременности акушерских стационаров, санаториям для беременных;
3-й этап – лечебно-профилактическая помощь в родах в целях охраны здоровья плода и женщины. Весь объем этой помощи оказывается в акушерских отделениях родильных домов;
4-й этап – охрана здоровья новорожденного: контроль за правильным вскармливанием, наблюдение за физиологическим развитием, уход за новорожденным, оказание лечебной помощи в отделениях новорожденных родильных домов и патологии новорожденных детских больниц;
5-й этап – охрана здоровья ребенка в дошкольный период: контроль за физическим развитием, рациональным питанием, иммунологическим статусом ребенка;
6-й этап – охрана здоровья ребенка в период школьного возраста: контроль за физическим развитием, коррекция отклонений в состоянии здоровья детей.
Дополнительные материалы по теме:
Распространение употребления наркотиков и наркозависимости – одна из самых серьезных проблем современного общества.
Наркотики – это вещества, способные оказывать воздействие на нервную систему и вызывать изменение сознания человека. Все наркотики участвуют в химических процессах, происходящих в головном мозге, изменяют их и приводят к развитию зависимости – необходимости постоянно принимать психоактивное вещество.
Наркомания – это непреодолимое влечение к психоактивному веществу. Основной признак развития наркомании: привыкание к наркотику, необходимость увеличивать дозу и частоту приема, появление физической зависимости от наркотика – появление абстинентного синдрома, или «ломки» в отсутствии очередной дозы.
Алкоголь и табак тоже относятся к психоактивным веществам, хоть юридически наркотиками не считаются.
Употребление наркотиков вызывает изменения психики, замкнутость, обеднение эмоциональных реакций, расстройства восприятия, двигательные нарушения. Поскольку все яды в организме обезвреживаются печенью, прием наркотиков вызывает гибель ее клеток и развитие цирроза. А из-за постоянной стимуляции систем организма у наркоманов быстро истощается сердечная мышца и значительно снижается иммунитет. Кроме того, из-за пользования общими шприцами и частого отсутствия половой гигиены наркоманы нередко заражают друг друга гепатитом В и С, сифилисом и ВИЧ-инфекцией.
Среди наркоманов большинство – молодые люди, в основном не старше 35 лет. Приобщение к наркотикам у большинства происходит «за компанию», из-за желания казаться старше, для «борьбы с проблемами» или для получения острых ощущений. Наркоман лишается большинства своих социальных контактов. Из-за нарушения эмоционально-личностной сферы он становится неинтересен бывшим друзьям, а основной предмет его собственных интересов – поиск и употребление очередной дозы.
Поиск денег для покупки наркотиков перемещает людей в криминальные слои общества, а затем толкает на преступления, в том числе и тяжкие. Гибель от употребления наркотиков наступает очень быстро, что приводит к увеличению смертности среди молодежи.
Дополнительные материалы для профилактической работы:
Здоровье считается одной из фундаментальных ценностей человечества, а здоровье женщины имеет огромное значение для будущего любой нации.
Репродуктивное здоровье (от лат. Reproduction — воспроизводство, размножение) — это состояние физического, умственного и социального благополучия по всем пунктам, относящимся к репродуктивной системе на всех стадиях жизни. Как видите из определения, здоровье = состояние благополучия, а не отсутствие болезни.
Соблюдение здорового образа жизни (ЗОЖ) также крайне важно для сохранения репродуктивного здоровья. Основные принципы ЗОЖ:
- сбалансированное и рациональное питание — употреблять 400-500 г свежих овощей и фруктов ежедневно, стараться есть больше рыбы, морепродуктов, исключать блюда с большим количеством соли, сокращать употребление сладкого;
- достаточное потребление жидкости — около 30 мл / 1 кг Вашего веса;
- достаточность физической нагрузки — умеренная физическая нагрузка минимум 150 минут в неделю, 2 раза в неделю силовые тренировки, минимум 10.000 шагов в день;
- полноценный сон — предпочтительно в течение 8 часов, при этом ложиться спать в 22-23 часа, так как с 23 часов вечера до 3 часов ночи — самый «полезный» и важный сон, спать в темноте;
- закаливание организма;
- отказ от зависимостей (курения, алкоголя, заедания стрессов перекусами);
- формирование устойчивости к стрессу.
В современных условиях репродуктивное здоровье важно как для женщин, так и для мужчин. Проблемы снижения мужской фертильности, эректильной дисфункции не теряют своей актуальности и, несмотря на развитие технологий в медицине, количество пациентов, нуждающихся в специализированной андрологической помощи, остается значительным.
Одной из причин снижения репродуктивной функции у мужчин является гипогонадизм, клинический синдром, обусловленный недостаточной выработкой (дефицитом) андрогенов. Андрогены играют ключевую роль в развитии и поддержании репродуктивной и половой функции у мужчин. Уровень тестостерона в крови уменьшается в процессе старения.
Здоровое питание, достаточная физическая активность, отказ от табака и алкоголя – залог сохранения репродуктивного здоровья на долгие годы. Курение и употребление алкоголя женщиной во время беременности увеличивает риск мертворождения.
Существуют различные безопасные средства контрацепции для женщин от нежелательной беременности, но они не защитят от заболеваний, передающихся половым путем. Зачатие ребенка должно быть осознанным решением.
Необходимо проходить профилактические осмотры у медицинских специалистов (гинекологов для женщин и урологов для мужчин) регулярно, что позволит предотвратить появление и развитие многих заболеваний на ранней стадии, даже при отсутствии жалоб.
Еще до планирования беременности женщине необходимо восполнить все дефициты в организме и придерживаться принципов здорового питания до и уже во время беременности, чтобы она проходила комфортно и родился здоровый малыш. Физическая активность во время беременности должна быть разумной и согласно рекомендациям врача.
Дополнительные материалы по теме:
https://drive.google.com/file/d/1Dget7FuLxup08TSkhLeGVTThBUXAW9GM/view
https://drive.google.com/file/d/1P-YO2zH7PO4RXSZD5YE0RlVAxgf8NSUA/view

Овощи и фрукты занимают достаточно важное место в рационе, они являются ценным источником витаминов, углеводов, органических кислот и минеральных веществ.
Польза плодоовощной продукции неоспорима, поэтому они должны быть основой рациона человека для обеспечения нормального функционирования организма.
Потребление овощей и фруктов в достаточном (и даже выше рекомендуемого) количестве приносит многоплановую пользу:
- Способствует росту и развитию детей;
- Увеличивает продолжительность жизни;
- Способствует сохранению психического здоровья;
- Обеспечивает здоровье сердца;
- Снижает риск онкологических заболеваний;
- Снижает риск ожирения;
- Снижает риск развития диабета;
- Улучшает состояние кишечника;
- Улучшает иммунитет.
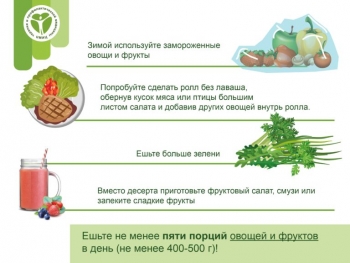
Эксперты по питанию Всемирной организации здравоохранения (ВОЗ) рекомендуют каждый день съедать по меньшей мере пять порций фруктов и овощей (примерно 400 грамм). Именно такое количество свежих овощей и фруктов доказано снижает риск развития многих неинфекционных заболеваний и снабжает организм достаточным количеством клетчатки.
Вам кажется, что 400 грамм это слишком много? Вы раньше ели овощи и фрукты очень редко? Не беда!
ИСПРАВЛЯЕМ СИТУАЦИЮ
- Включайте овощи в каждый прием пищи
- Для перекуса или в качестве закуски используйте свежие овощи и фрукты
- Отдавайте предпочтение сезонным овощам и фруктам
- Ешьте максимально разнообразные фрукты и овощи, расширяйте ассортимент привычных продуктов. Дайте второй шанс репе, тыкве, брокколи!
 |
 |
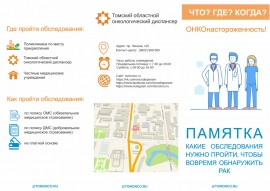
 С 30 января по 5 февраля 2023 года проходит всероссийская неделя профилактики онкологических заболеваний
С 30 января по 5 февраля 2023 года проходит всероссийская неделя профилактики онкологических заболеваний С 30 января по 5 февраля 2023 года проходит всероссийская неделя профилактики онкологических заболеваний в рамках Международного дня борьбы против рака, который весь мир ежегодно отмечает 4 февраля.
Онконастороженность – вот мера, эффективно работающая на опережение развития болезни. В арсенале врачей-онкологов появляется все больше новых передовых методов, позволяющих справиться с раковыми заболеваниями. Важная составляющая борьбы против онкозаболеваний – информированность людей. Необходимо знать, что на ранних стадиях онкологические заболевания себя никак не проявляют, и именно поэтому надо регулярно проходить обследования. Ведь большинство случаев рака можно вылечить, если обнаружить болезнь вовремя. Диагностировать онкологические заболевания возможно с помощью регулярных профосмотров и диспансеризации.
Многие факторы риска развития рака относятся к поведенческим (курение, нерациональное питание, гиподинамия, избыточная масса тела и ожирение, др.) и могут быть скорректированы. Раннее выявление онкологических заболеваний позволяет оказать наиболее эффективной лечение. Помните, что рак – это не приговор, а болезнь, которая лечится!
Просветительская информация на темы:
- Что такое рак?
- Факторы риска развития раковых заболеваний
- Профилактика рака
- Ситуация по борьбе с онкологическими заболеваниями в России
- Полезные профилактические ресурсы (сервисы)
- Помощь и поддержка онкобольных и их семей в Томской области
содержится в публикациях Областного государственного бюджетного учреждения здравоохранения «Центр общественного здоровья и медицинской профилактики» по ссылке:
 |
 |
 |
Период с 23 по 29 января 2023 года Министерство здравоохранения Российской Федерации объявило Неделей информированности о важности диспансеризации и профосмотров.
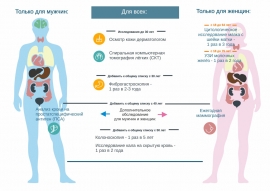
Диспансеризация включает раннее выявление хронических неинфекционных заболеваний (состояний), в том числе онкоскрининг на 7 наиболее распространенных локализаций онкологических заболеваний, а также дополнительное обследование граждан старших возрастных групп, направленное на выявление патологических состояний, связанных с возрастом (гериатрических синдромов).
Диспансеризация направлена на выявление, в первую очередь, заболеваний, которые ведут к ухудшению качества жизни, инвалидности и от которых чаще умирают россияне – онкологических, заболеваний сердечно-сосудистой системы, сахарного диабета, хронических заболеваний бронхов и легких, гериатрических синдромов.
Диспансеризация позволяет выявить заболевания и/или патологические состояния на ранних стадиях. Когда еще нет симптомов или проявления заболевания так незначительны, что человек не обращает на них внимание и считает, что к врачу не стоит обращаться по таким «пустякам». А как известно – чем раньше выявлено заболевание, тем легче его лечить, тем проще предотвратить осложнения, которые могут развиться. Например, онкологическое заболевание, выявленное на ранней стадии – требует меньшего объема операции, человек быстрее восстанавливается и продолжает полноценно жить. Выявили гипертоническую болезнь, назначили лечение – это помогло избежать инсульта. Выявили ишемическую болезнь сердца (ИБС) – это помогло не допустить инфаркта миокарда.
Выявили заболевание и что дальше? После того как у человека выявляют признаки заболевания, его обязательно направят на дополнительные методы обследования с целью уточнить диагноз и назначить эффективное лечение. Причем, так как диспансеризация проводится в том учреждение, где человек получает первичную медико-санитарную помощь (поликлиника, к которой он прикреплен по полису ОМС), вся информация попадает к его участковому врачу. Именно он направляет человека на дополнительные обследования, если нужно к узким специалистам, в стационар, назначает лечение.
Установили диагноз, назначали лечение, а что дальше? Участковый врач обязательно возьмет этого пациента под наблюдение – поставит на диспансерный учет. Человек должен будет посещать врача поликлиники планово (не дожидаясь резкого ухудшения состояния) 1-4 раза в год с целью оценки течения заболевания и, если будет необходимость – своевременной коррекции лечения (например, смена препарата, увеличение/снижение дозы препарата).
Что еще? Пациенту обязательно предложат пройти углубленное профилактическое консультирование. На нем ему расскажут о выявленном заболевании, научат, как правильно принимать лекарства, чтобы избежать осложнений, как питаться, о физической нагрузке. Отдельно расскажут о том, какие осложнения могут возникнуть, их признаках, правилах поведения, если они все-таки развились. Расскажут о факторах, усугубляющих течение заболевания – факторах риска – и как свою изменить жизнь, чтобы избежать их негативного воздействия.
Диспансеризация проводится БЕСПЛАТНО.
Регулярное прохождение диспансеризации необходимо вне зависимости от самочувствия. Даже если человек считает себя здоровым, во время диспансеризации у него могут обнаружить хронические неинфекционные заболевания, лечение которых наиболее эффективно на ранней стадии.
Диспансеризация позволит сохранить и укрепить здоровье, а при необходимости своевременно провести дополнительное обследование и лечение. Консультации врачей и результаты тестов помогут не только узнать о своем здоровье, но и получить необходимые рекомендации об основах здорового образа жизни или по выявленным факторам риска.
Периодически идти к врачу, когда ничто еще не беспокоит – это нормальное поведение человека, который заботится о том, чтобы оставаться здоровым и прожить как можно дольше.
Основные документы, регламентирующие процесс обследования в медицинских организациях в 2023 году – Приказ МЗ РФ от 27.04.2021 № 404 н «Об утверждении Порядка проведения профилактического медицинского осмотра и диспансеризации определенных групп взрослого населения».
Ранее частота прохождения составляла 1 раз в 3 года для всех россиян старше 18 лет. Приказом Минздрава №124н внесены следующие изменения: граждане 18-39 лет – 1 раз в 3 года; лица возрастом 40+ – каждый год.
Жители старше 40 лет должны ежегодно осматриваться у врача.
В 2023 году в этот список попадают граждане, рожденные в 1924-1983 годах.
Не менее важно знать, какие категории граждан подлежат плановому обследованию без привязки к году рождения: несовершеннолетние пленники концлагерей; инвалиды ВОВ и других боевых действий; люди, которые прошли блокаду Ленинграда и награждены соответствующим знаком; пенсионеры, продолжающие трудовую деятельность или вышедшие на пенсию по выслуге лет; трудоустроенные лица за 5 лет до пенсии; участники ВОВ, которые получили инвалидность.
Чтобы узнать, какие года рождения планируется обследовать, можно воспользоваться самым простым методом: возраст разделить на 3. Полученное в результате целое число говорит о необходимости скрининга.
Хронические неинфекционные заболевания - основная причина инвалидности и преждевременной смертности населения России. На долю смертей от них приходится около 70% всех случаев, из которых более 40% являются преждевременными.
К основным типам таких заболеваний относятся болезни системы кровообращения, онкология, болезни органов дыхания и сахарный диабет. 50% вклада в их развитие вносят основные 7 факторов риска: курение, нерациональное питание, низкая физическая активность, избыточное потребление алкоголя, повышенный уровень артериального давления, повышенный уровень холестерина в крови, ожирение.
Самый действенный метод профилактики их развития - здоровое питание, физическая активность и отказ от вредных привычек.
Важнейшую роль в профилактике заболеваний играет контроль за состоянием здоровья, регулярное прохождение медицинских профосмотров и диспансеризации.
Следите за своим здоровьем, будьте здоровы!
 |
 |
Физическая активность является неотъемлемым элементом сохранения здоровья и здорового стиля жизни.
Недостаточная физическая активность является одним из основных факторов риска развития заболеваний и смерти. У людей с низкой физической активностью на 33% выше риск ранней смертности по сравнению с теми, кто уделяет достаточно времени физической активности. Кроме того, при низкой физической активности увеличивается риск развития онкологических заболеваний. Например, вероятность рака молочной железы увеличивается на 21%.
Повышение уровня физической активности у людей сокращает риск депрессии и является профилактикой старения. Благодаря достаточной физической активности снижается смертность от всех причин.
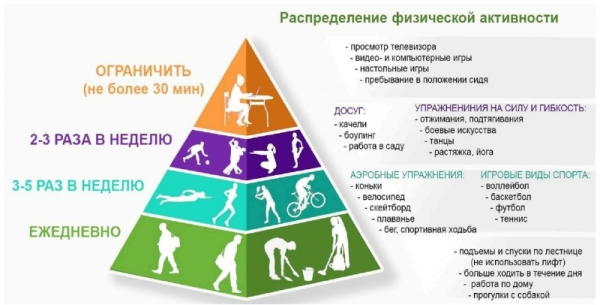
Физическую активность можно изобразить в виде пирамиды, чтобы объяснить фактические потребности деятельности каждого человека. Пирамида ФА имеет «четыре уровня». Каждый уровень этой пирамиды включает в себя один или два вида деятельности.
Физическая активность уровня 1 (в основании пирамиды) является самой основной физической активностью и должна выполняться каждый день как можно чаще. Продолжительность, необходимая для выполнения действий уровня 1, составляет минимум 30 минут в день. Однако это не значит, что в течение 30 минут вы должны идти быстро, не останавливаясь. Вы можете, быстро идти, чтобы успеть на автобус в течение 5 минут, затем добавляете уборку дома в течение 20 минут и поднимаетесь по лестнице в течение 5 минут.
Уровень 2 ФА выполняется в течение более длительного периода времени (без остановки) в течение минимум 20 минут и 3-5 раз в неделю. Примерами этой аэробной активности являются бег трусцой, езда на велосипеде и плавание. В то время как примеры спортивных мероприятий, которые вы можете сделать, это играть в баскетбол, бадминтон, волейбол и так далее.
Переходя к ФА уровня 3, вы можете выбрать два типа физической активности: упражнения для тренировки гибкости, силовая тренировка или досуг. Преимущество гибких тренировок состоит в том, чтобы помочь расслабить мышцы и поддержать функцию суставов. Чем больше у вас хорошей гибкости, тем легче и свободно движется тело (растяжка, вольные упражнения и йога).
Четвертый уровень ФА («сидячий») должен быть значительно снижен (игры за компьютером или в мобильном телефоне, чтение книги). Длительный период низкой ФА может привести к гиподинамии. Если гиподинамия сочетается с погрешностями в пищевом рационе (прием высококалорийной пищи в большом количестве) это неминуемо приведет к развитию ожирения.
Для профилактики ожирения и гиподинамии, а также с целью снижения риска сердечно-сосудистых заболеваний взрослым необходимо по крайней мере 150 мин в неделю аэробной физической активности умеренной интенсивности или 75 мин (1 час 15 мин) в неделю аэробной физической активности высокой интенсивности.
Физические тренировки на свежем воздухе очень полезны в любое время года.
Об особенностях физической активности зимой по ссылке:
https://profilaktika.tomsk.ru/naseleniyu/stati/zoj/fizicheskaya-aktivnost-zimoy/
Помните, физическая активность является важным и действенным инструментом
в сохранении и улучшении вашего здоровья,
а потому она должна стать неотъемлемым атрибутом вашей жизни!
Телефоны «горячей линии» по вопросам коронавирусной инфекции в Томской области:
В Томской области работает круглосуточная «горячая линия» облздрава по коронавирусу, гриппу и ОРВИ:
8-800-350-8850 (звонок бесплатный) и (3822) 516-616 (звонок по «Межгороду» платный).
«Горячая линия» по организации учебного процесса в Томском экономико-промышленном колледже:
(3822) 644-401 Отдел организации учебного процесса и оценки качества образования, начальник отдела Багрова Надежда Константиновна
«Горячая линия» Департамента профессионального образования Томской области по организации образовательного процесса:
Председатель Комитета образовательных программ и проектов
Ивонина Елена Владимировна +7 (3822) 46-79-05
Режим работы «горячей линии»:
пн-пт с 8:30 до 17:30
обед с 12:30 до 13:30
В целях предупреждения распространения новой коронавирусной инфекции в Томском экономико-промышленном колледже студенты 1 и 2 курсов переводятся на обучение с использованием электронной информационно-образовательной среды, в том числе дистанционных образовательных технологий, с 07.02.2022 по 19.02.2022.
О мерах, направленных на противодействие распространению новой коронавирусной инфекции в профессиональных образовательных организациях Томской области:
Распоряжение ДПО Томской области от 01.02.2022 № 52,
Распоряжение ДПО Томской области от 01.02.2022 № 53,
Распоряжение Администрации Томской области от 31 января 2022 года № 48-ра
Дополнительные материалы по коронавирусной инфекции на сайте Администрации Томской области:
https://www.tomsk.gov.ru/pages/front/view/id/30848
 О рекомендациях, как правильно подготовиться к вакцинации от коронавируса
О рекомендациях, как правильно подготовиться к вакцинации от коронавируса
На территории Томской области зарегистрировано 8 разных штаммов коронавируса. Об этом сообщила главный санитарный врач региона Ольга Пичугина. В 81% случаев - это варианты штамма «дельта», который на 85% дает больше летальных исходов и на 64% заразнее, чем исходный вариант COVID-19. Причем «дельта» активно заражает и молодых людей. Поэтому в список обязательных для вакцинации категорий граждан попали и студенты.
На сайте Роспотребнадзора по Томской области опубликовано постановление, где перечислены все правовые основания для обязательной вакцинации сотрудников образовательных организаций и студентов, даны разъяснения по организации вакцинации трудовых коллективов: http://70.rospotrebnadzor.ru/.
Распоряжение № 651-ра Администрации Томской области о введении режима функционирования «повышенная готовность» размещено на сайте Администрации Томской области: https://www.tomsk.gov.ru/documents/front/view/id/72472
Распоряжение администрации Томской области от 25 октября 2021 года № 651-ра "О внесении изменения в распоряжение Администрации Томской области от 18.03.2020 № 156-ра"
Региональный оперштаб информирует об изменениях режима ограничений
Актуальная информация
Как записаться на вакцинацию на ЕПГУ
Выберите услугу «Запись на вакцинацию от COVID-19». В карточке услуги выберите пункт вакцинации, удобные дату и время. Подтвердите запись. Если возможность выбора времени отсутствует, запишитесь в лист ожидания. Сотрудники медицинской организации свяжутся с вами по телефону для согласования удобных для прохождения вакцинации даты и времени.
Кто может привиться
Вакцинацию могут пройти граждане в возрасте от 18 лет, не имеющие на момент её проведения противопоказаний (признаков острого инфекционного заболевания, а также перенесённого инфекционного заболевания в течение 14-30 дней до вакцинации).
В приоритетном порядке вакцинации подлежат лица из группы риска:
- лица старше 60 лет;
- люди с хроническими заболеваниями;
- работники социальной сферы и другие, работающие с большим количеством людей.
- Какие есть противопоказания к вакцинации?
- гиперчувствительность к какому-либо компоненту вакцины или вакцины, содержащей аналогичные компоненты;
- тяжелые аллергические реакции в анамнезе;
- острые инфекционные и неинфекционные заболевания;
- обострение хронических заболеваний (вакцинацию проводят не ранее чем через 2-4 недели после выздоровления или ремиссии);
- беременность и период грудного вскармливания;
- возраст до 18 лет.
Как проходит вакцинация
На вакцинацию возьмите паспорт, полис ОМC и СНИЛС (необходим для получения электронного сертификата на Госуслугах).
Вакцина состоит из двух компонентов, которые вводятся раздельно.
I этап
Введение первого компонента вакцины
Осмотр терапевтом, вакцинация, наблюдение после процедуры
II этап
Через 3 недели введение второго компонента вакцины
На 21 день (без учёта дня вакцинации) необходимо повторно явиться к врачу для введения второго компонента. Процедура проходит аналогично.
Рекомендуется
В течение 3-х дней после вакцинации не мочить место инъекции, не посещать сауну, баню, не принимать алкоголь, избегать чрезмерных физических нагрузок. При покраснении, отёчности, болезненности места вакцинации принять антигистаминные средства. При повышении температуры тела после вакцинации – нестероидные противовоспалительные средства.
Записаться на вакцинацию
Сертификат о прохождении вакцинации от COVID-19
Вы получите справку с отметками о двух прививках (дата вакцинации, название и серия вакцины, подпись врача). Этот документ подтверждает, что вы прошли вакцинацию против COVID-19. Электронная версия справки (электронный сертификат) будет доступна на портале и мобильном приложении Госуслуг, а также в мобильном приложении «Госуслуги СТОП Коронавирус».
Дополнительные информационные материалы можно получить на официальных сайтах:
1) Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека https://www.rospotrebnadzor.ru (баннер «COVID-19 Коронавирус информация для граждан» - вкладка «Вакцина для профилактики COVID-19»).
2) Едином портале государственных услуг https://www.gosuslugi.ru (Баннер «Защитите себя и своих близких! Сделайте прививку от COVID-19»).
Вакцина́ция — комплекс мероприятий, направленный на введение в организм антиген-специфичных компонентов с целью формирования активного защитного иммунитета
Вакцинация является одним из самых важных достижений медицины в истории. Доказано, что вакцины являются эффективным, безопасным и экономичным средством контроля и устранения опасных для жизни инфекционных заболеваний.
Важным достижением вакцинации является полное искоренение оспы в мире с помощью международной программы, предложенной СССР в 1958 году и удачно завершившейся в 1979 году. Оспа терроризировала человечество веками и в одном лишь XX веке унесла более 300 миллионов жизней. В конечном итоге в большинстве стран мира вакцинация перешла в разряд государственных приоритетов.
Применяемые в мире политики вакцинации сильно различаются. Одни страны дают свободу выбора и фокусируются на обучении населения, другие вводят обязательную вакцинацию для достижения необходимого уровня охвата вакцинацией населения.
При этом во многих странах программам иммунизации препятствуют группы людей, отказывающихся вакцинировать себя или своих детей. Недоверие к вакцинации внесли в список десяти проблем здравоохранения, над которыми ВОЗ работала в 2019 году. Нежелание людей участвовать в программах вакцинации при доступности самих вакцин может обратить прогресс человечества, достигнутый в борьбе с болезнями. Стратегии обязательной вакцинации могут в подобных случаях служить приемлемым решением.
Остановить распространение эпидемии возможно только совместными усилиями и для этого необходимо выработать коллективный иммунитет. Каждый из нас должен более ответственно относиться к своему здоровью и здоровью своих близких.
Коронавирусная инфекция: просто о сложном (видео)
1. Что такое ВИЧ-инфекция?
ВИЧ-инфекция – медленно прогрессирующее инфекционное заболевание, возникающее вследствие заражения вирусом иммунодефицита человека (ВИЧ), поражающего иммунную систему, в результате чего организм становится высоко восприимчив к различным инфекционным заболеваниям, которые в конечном итоге приводят к гибели больного.
2. Кто является источником инфекции?
Единственным источником инфекции являются инфицированные люди, в организме которых циркулирует вирус. Наибольшую опасность представляют кровь, сперма, вагинальный секрет, грудное молоко, которые содержат, как правило, большую долю вируса.
3. Как происходит инфицирование людей вирусом иммунодефицита?
Инфицирование людей ВИЧ-инфекцией происходит при незащищенном половом контакте, при внутривенном введении наркотических препаратов, при переливании зараженной донорской крови и ее компонентов, при использовании нестерильного инструментария при оказании медицинских и косметических услуг. Вирус также может передаваться от матери к ребенку во время беременности, родов, а также при кормлении новорожденного грудным молоком.
Вирус ВИЧ погибает в течение минуты в крови и других жидкостях организма, если они находятся вне тела человека.
4. Когда не происходит заражение ВИЧ?
ВИЧ не передается насекомыми (москитами, комарами, блохами, пчелами и осами). ВИЧ не передается при бытовых контактах (объятиях, рукопожатиях, совместном приеме пищи, посещения бассейна).
5. Кто подвержен наибольшему риску заражения?
В наибольшей степени риску инфицирования подвержены: коммерческие секс-работницы, потребители инъекционных наркотических препаратов, мужчины, практикующие сексуальные отношения с мужчинами, а также люди, имеющие незащищенные сексуальные контакты.
Единственный надежный способ определить ВИЧ-статус человека — это прохождение теста на ВИЧ-инфекцию.
6. Кому рекомендуется сдать тест на ВИЧ-инфекцию?
Рекомендуется периодически проходить обследование на ВИЧ лицам с беспорядочными половыми связями, особенно при незащищенных контактах, женщинам, планирующим беременность и во время беременности, а также половым партнерам беременных, лицам, употребляющим наркотические вещества с использованием нестерильного инструментария.
Ввиду того, что ВИЧ-инфекция относится к группе медленных вирусных инфекций с многолетним малосимптомным течением, необходимо пройти обследование на ВИЧ при наличии комплекса симптомов:
- длительное повышение температуры тела неясного происхождения;
- увеличение лимфатических узлов при отсутствии воспалительных заболеваний и непрекращающаяся диарея (жидкий стул) на протяжении нескольких недель;
- затяжные и рецидивирующие гнойно-бактериальные, паразитарные и грибковые заболевания;
- герпетические высыпания обширной либо нетипичной локализации;
- резкое значительное снижение массы тела;
- затяжные и рецидивирующие пневмонии или пневмонии, не поддающиеся обычной терапии;
- хронические воспалительные и инфекционные заболевания репродуктивной системы;
- легочной и внелегочной, туберкулез.
7. Как проходит тестирование на ВИЧ?
Процедура обследования на ВИЧ-инфекцию состоит из нескольких этапов:
- дотестовой консультации врача, сдачи небольшого количества крови из вены, лабораторного анализа крови;
- послетестовой консультации врача, на которой разъясняется значение результатов теста.
При наличии положительного результата теста осуществляется повторное обследование. Все ВИЧ-инфицированные граждане Российской Федерации, нуждающиеся в диспансерном обследовании и лечении, получают их бесплатно.
Сдать кровь на ВИЧ можно в поликлинике по месту жительства, Центре по профилактике и борьбе со СПИД.
ОГБУЗ "Томский областной центр по профилактике и борьбе со СПИД и другими инфекционными заболеваниями"
Адрес: 634059, г. Томск, ул. Смирнова 5а.
Телефон регистратуры: +7 (3822) 76 59 14
Время работы Центра: 8.30 – 16.00 (кроме субботы и воскресенья).
https://www.notodrugs.ru/
https://www.takzdorovo.ru/
https://www.takzdorovo.ru/
Почему важно вести трезвый образ жизни?
Не существует «безопасных», а тем более «полезных», доз алкоголя. Так чем же хороша трезвая жизнь?
Во-первых, трезвый человек сам отвечает за свои мысли и поступки. Биохимия его тела независима от различных химических веществ, вызывающих зависимости и отравления. Трезвый человек с утра не пытается ответить на вопросы «что вчера было?», «как я попал домой?», преодолевая головную боль. Первое преимущество — это ясный ум и надежная память.
Во-вторых, трезвый человек — это здоровый человек. Его физическое состояние на четверть лучше, чем у того, кто пьет раз в неделю, и на 50% лучше, чем у человека, страдающего от алкоголизма и тяжелых запоев. Проживет трезвенник на 10-15 лет больше, ведь его сердечно-сосудистая система не подвергается постоянной атаке ядовитых веществ.
В-третьих, трезвый человек — это человек ответственный и со здоровой моралью. Тот, кто подвержен влиянию алкоголя, убивает не только себя. Среди проблем, связанных с употреблением алкоголя, ВОЗ (Всемирная организация здравоохранения) особенно выделяет огромный социальный и экономический ущерб отдельным людям и обществу в целом.
В-четвертых, трезвый человек — это человек, у которого нет зависимости. Алкогольная зависимость — это не только физическое влечение к алкоголю, но и психологическая потребность в некоторых эффектах алкоголя. Если человек, танцуя в клубе, не чувствует себя комфортно без алкогольного коктейля — он уже зависим. Если не может получить удовольствие от приятной компании без алкоголя; если не представляет себе поход в кино без бутылочки пива; если после тяжёлого рабочего дня может расслабиться только с помощью спиртного — он зависим.
Трезвый взгляд на жизнь — это чистота и ясность сознания, незагрязнённого алкоголем и другими наркотиками. Трезвому человеку свойственно всегда стремиться к новым достижениям в своем физическом, интеллектуальном и нравственном развитии.
Как алкоголь влияет на здоровье?
Алкоголь — сильнодействующее вещество, которое вызывает зависимость. Во многих частях мира употребление алкогольных напитков является общепринятой практикой. Тем не менее, в связи с опьяняющими, токсическими и вызывающими зависимость свойствами алкоголя, его потребление может оказывать неблагоприятное воздействие на здоровье и иметь негативные социальные последствия. Ниже представлены лишь некоторые из них.
Алкоголь и сон
По данным американского Национального фонда сна, каждый пятый взрослый американец иногда выпивает на ночь, чтобы легче заснуть. Статистики по России нет, однако можно предположить, что она примерно аналогичная.
Несмотря на реальное улучшение процесса засыпания, «лечить» таким способом бессонницу не только невозможно, но ещё и вредно.
Дело в том, что алкоголь влияет на мозг и нарушает нормальное производство химических веществ, от которых зависят многие процессы в организме. Так, под влиянием спиртного увеличивается выработка аденозина. Это вещество сообщает мозгу, что клетки тела устали, им не хватает энергии и пора отдохнуть. Чем больше аденозина, тем сильнее клонит в сон. Но заснуть в данном случае ещё не значит выспаться.
Если уровень аденозина повышается, то мелатонина — гормона, который отвечает за качество сна, регулирует смену его фаз и циркадные ритмы, — напротив, становится меньше. Причём существенно. 50 граммов водки (200 г некрепкого вина или 400 мл пива) достаточно, чтобы уровень мелатонина снизился почти на 20%.
Для организма это означает, что его биологические часы начинают сбоить. Архитектура сна, то есть естественное чередование определенных фаз, нарушается. Человек проваливается в глубокий медленный сон без сновидений. Он длится дольше, чем обычно. А вот фаза быстрого сна сокращается или вовсе исчезает.
Поэтому, проснувшись после выпивки, человек чувствует себя разбитым. Реакции заторможены, сложно на чём-то сосредоточиться, память подводит, нервы ни к чёрту. Причины понятны: нервная система просто не успела восстановиться.
Это далеко не все нарушения сна, к которым приводит алкоголь. Вот ещё несколько:
- Утренняя бессонница. Человек просыпается на рассвете или до него и больше не может заснуть, хотя очевидно не выспался. Это связано всё с тем же упавшим уровнем мелатонина.
- Ночное апноэ — остановка дыхания во сне. Чаще всего она случается во время фазы медленного сна, когда мышцы расслабляются. А медленный сон, приправленный алкоголем, особенно глубок.
- Частые пробуждения во второй половине ночи. К этому времени организм начинает активно избавляться от переработанного алкоголя через почки и мочевой пузырь.
Алкоголь и репродуктивная система
Часто спиртные напитки употребляют для того, чтобы раскрепоститься в общении с противоположным полом. Результатом этого могут стать венерические заболевания или нежелательная беременность. Помимо этого, алкоголь оказывает непосредственное негативное воздействие на репродуктивную систему человека.
Мужчины, употребляющие алкоголь, страдают от эректильной дисфункции и сниженного либидо. У них снижается количество тестостерона, происходит феминизация организма, снижается качество спермы. Алкоголь является мутагеном, а мутированные клетки в организме уничтожает собственная иммунная система. Если она не справляется — у человека возникает рак. Мутации же в половых клетках не беспокоят мужчину и никак не проявляются, но могут проявиться у его детей.
Злоупотребляющие алкогольными напитками женщины подвержены большему риску развития бесплодия. Климакс у них наступает на 10-15 лет раньше. Даже при употреблении спиртного в умеренных количествах гормональный фон нарушается: снижается количество эстрадиола и увеличивается количество тестостерона. Яйцеклетки крайне чувствительны к алкоголю, а их жизненный цикл длится от рождения женщины до её старости. Поэтому изменения в них приводят к рождению детей с физическими или психическими отклонениями.
Употребление алкоголя во время беременности негативно сказывается на течении беременности и развитии будущего ребенка.
Алкоголь и обучение
Употребление алкоголя влияет на работу головного мозга. При приёме алкоголя развиваются когнитивные расстройства (ухудшается память и внимание, снижается интеллект), потому что:
- алкоголь вызывает спазм сосудов, вследствие этого уменьшается количество крови, притекающей к мозгу, и, соответственно, снижается количество кислорода, поступающего к нервным клеткам. Клетки мозга начинают испытывать кислородное голодание;
- эритроциты склеиваются и образуют тромбы, что приводит к микроинсультам — гибели клеток мозга.
Пагубное воздействие алкоголя на мозг длится на протяжении нескольких недель после последнего употребления. К такому неутешительному выводу пришла международная команда ученых из Испании, Германии и Италии. Изучив изменения, происходящие под воздействием алкоголя в белом веществе мозга, учёные обнаружили, что нервные клетки продолжают деградировать даже через шесть недель после полного отказа от употребления спиртного.
Алкоголь и масса тела
Если вы хотите похудеть, откажитесь от алкоголя. Алкоголь считается довольно калорийным: этанол содержит 7,1 ккал на 1 г. Конечно, за счёт термоэффекта — энергии, необходимой на его усвоение, — организм получает только 20% калорий.
Однако главную опасность для вашей фигуры представляют не калории из этанола, а условия, которые он создаёт. Поскольку алкоголь — это яд, ваше тело старается быстрее переработать его. Пока организм справляется с алкоголем, сжигание жиров подавляется на 73%. Поэтому жиры и углеводы, которые вы потребляете вместе с алкоголем, с наибольшей вероятностью превратятся в лишние килограммы.
Более того, алкоголь не подавляет чувство аппетита и увеличивает порции, съеденные после выпивки. Если прибавить к этому сниженное чувство контроля, вы рискуете потребить гораздо больше калорийной пищи.
Алкоголь и кожа
При употреблении алкоголя кожа становится сухой и быстро стареет, потому что:
- Спиртное обладает выраженным мочегонным эффектом. В результате любая вечеринка с алкоголем заканчивается сильным обезвоживанием. В первую очередь вода уходит из подкожной клетчатки. Кожа становится менее гладкой и менее «свежей». Появляются мелкие морщинки, а уже имеющиеся становятся заметнее.
- Употребление алкоголя разрушает запасы витаминов C и E, которые помогают сохранить коллаген — белок, ответственный за эластичность кожи. Овал лица теряет четкость, на некоторых участках кожа обвисает.
- Алкоголь снижает способность кожи к регенерации, и восстановительный период после любого повреждения растягивается надолго.
Алкоголь и физическая активность
Алкоголь тормозит рост мышц, это происходит из-за подавления секреции инсулиноподобного фактора роста и гормона роста. Их уровень снижается в течение двух дней после употребления в среднем на 70%.
Рост мышц также тормозится за счёт возникновения дефицита витаминов А, С, практически всех витаминов группы В, кальция, цинка и фосфатов, которые играют важную роль в построении мышц и синтезе эндогенных анаболических гормонов.
Приём алкоголя приводит к снижению эффективности занятий физической активностью.
Что Вы выиграете, если уменьшите потребление алкоголя?
Отказ от алкоголя приводит к заметному улучшению здоровья даже у тех, кто раньше пил алкоголь в умеренных количествах. Полезными результатами полного отказа от спиртного будут:
- улучшение настроения;
- повышение работоспособности;
- улучшение отношений с близкими;
- улучшение качества сна;
- уменьшение риска возникновения неинфекционных, инфекционных и онкологических заболеваний;
- уменьшение риска травматизма и ДТП в результате вождения в нетрезвом состоянии;
- улучшение состояния сердечно-сосудистой системы;
- уменьшение проблем с пищеварением;
- укрепление иммунной системы;
- снижение массы тела.
«Горячая линия» по сезонным вирусным инфекциям